Évènements à venir
L’antibiorésistance
La résistance de bactéries aux antibiotiques semble être un des défis médicaux du XXIème siècle. De plus en plus d’infections bactériennes banales ne peuvent plus être soignées grâce à la prise antibiotiques réputés pour être efficaces. Ce phénomène est désigné par le terme « d’antibiorésistance ». Personnellement, je trouve qu’il illustre, très bien, le grand déséquilibre environnemento-sociétal que nous subissons depuis quelques décennies. En ce début de siècle, nous commençons à en entrevoir les conséquences dramatiques. Dans cette première partie de ce triptique, nous allons comprendre pourquoi nous en sommes arrivés là. En médecine traditionnelle chinoise, l’homme et la nature doivent se correspondre ; l’homme devient malade quand ce lien si précieux est rompu.
Quelques chiffres alarmants
On estime qu’actuellement, en France, plus de 12 500 décès par an sont dus à l’antibiorésistance ce qui entraîne un « surcoût » de plus de 1,5 milliards d’euros pour les collectivités. En Europe, le nombre de morts est estimé à environ 30 000. Si les pouvoirs publics ne font rien, la Société Européenne pour la Microbiologie Clinique et les Maladies Infectieuses (ESCMID) prédit une apocalypse d’ici 2025 avec une augmentation de 100 % du taux de la mortalité. Tandis que l’OMS (Organisation Mondiale de la Santé) annonce qu’en 2050 la « résistance aux antibiotiques » tuera plus 10 millions de personnes, par an, dans le monde.
Qu’est-ce que l’antibiorésistance ?
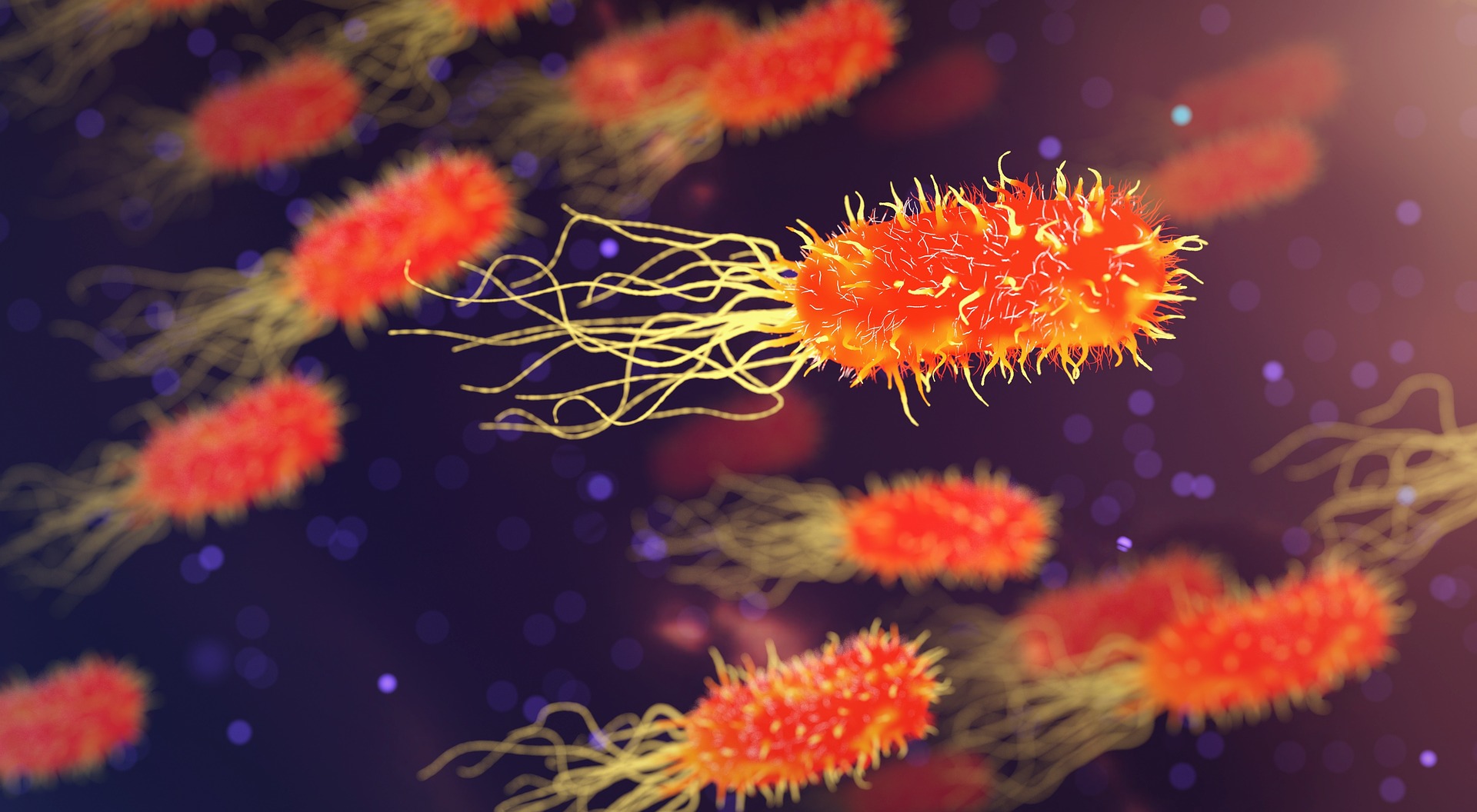
Depuis quelques années, dans le monde, les autorités de santé poussent un cri d’alarme au sujet de bactéries qui sont de plus en plus nombreuses à être résistantes aux traitements antibiotiques. La « Résistance aux antibiotiques » est la capacité d’une bactérie à lutter contre ces médicaments qui, en temps normal, inhibent leur multiplication (antibiotiques bactériostatiques) ou les détruisent (antibiotiques bactéricides). La résistance de certaines bactéries aux antibiotiques a donc une incidence directe sur la guérison de nombreuses maladies d’origine bactérienne graves comme la tuberculose, la pneumonie, la lèpre, la peste, le choléra, la diphtérie… ou moins graves comme certaines infections urinaires, pulmonaires, cutanées…
Comment les bactéries sont-elles devenues résistantes ?
La « résistance » des bactéries est un phénomène naturel classique qu’elles utilisent, depuis la nuit des temps, pour lutter contre des molécules toxiques présentes dans leur environnement. Les antibiotiques de synthèse ou d’hémi-synthèse sont des « poisons » pour les microorganismes. Ils se sont donc adaptés, modifiés, par mutations génétiques, pour s’en protéger. Comme Charles Darwin l’avait exposé en son temps pour les animaux, la résistance aux antibiotiques est, très certainement, aussi, l’œuvre d’une évolution par sélection naturelle, les médicaments antibiotiques éliminant toutes les bactéries « sensibles » autrement dit « faibles ». Les bactéries les plus « fortes », celles ayant acquis un « gène de résistance », se sont reproduites transmettant ce gène à leur descendance. Naturellement, ces populations de « super bactéries » supplantent, petit à petit, les populations les plus « faibles ».
Pourquoi les bactéries sont-elles devenues résistantes ?
Un contact permanent avec ces molécules médicamenteuse a donc permis cette évolution. Car l’ingestion d’antibiotiques est directe par prescription médicale. Fut un temps où l’antibiothérapie était prescrite non seulement pour guérir des maladies d’origine bactériennes mais aussi virales. Elle est aussi et indirecte par consommation, presque constante, de produits alimentaires en contenant. Il est important de comprendre que dans les fermes-usines, les animaux sont élevés dans des conditions contre-nature, c’est le cas de le dire. Ils n’ont aucun contact avec la terre, les plantes ou le soleil. Cette maltraitance induit un état de stress considérable qui affaiblit leurs défenses naturelles. Pour pallier ce déficit immunitaire, des antibiotiques leur sont systématiquement donnés, en préventif, pour protéger tout le cheptel d’une éventuelle infection bactérienne. Ces molécules médicamenteuses se retrouvent dans la viande, le lait, les urines… contaminant les consommateurs, les sols, les rivières et les océans. Les fermes-usines sont un des symboles, parmi tant d’autres, d’une société « dé-naturée », d’une société qui préfère utiliser des substances chimiques toxiques plutôt que de se reconnecter au vivant, à la nature, à l’essentiel !
Connaissez-vous la notion de terrain ?
Maintenant que vous avez compris le phénomène « d’antibiorésistance » je vous invite à attendre la deuxième partie de ce triptique qui sera consacrée au « terrain ». Je vous expliquerai ce qu’est le « terrain », quels sont les facteurs qui l’influencent et comment le choyer. Car comme Claude Bernard le soulignait : « Le microbe n’est rien ; le terrain est tout ».
Docteur en pharmacie